La maladie de Fahr, anciennement appelée calcification cérébrale familiale idiopathique, demeure un mystère médical rarement évoqué, mais extrêmement perturbant. Elle se propage progressivement, presque imperceptiblement, déposant des minéraux dans des régions cérébrales cruciales comme les noyaux gris centraux, modifiant subtilement le comportement et la pensée des personnes touchées. À ses débuts, cette maladie génétique extrêmement rare peut se manifester par un léger trouble de la parole ou un simple ralentissement moteur. Cependant, un processus irréversible se déroule sous la surface.
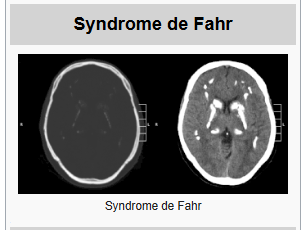
La diversité remarquable des symptômes et le caractère héréditaire de cette maladie la rendent si déroutante. Avant de remarquer une légère perte de coordination ou une baisse d’énergie, certaines personnes vivent une vie relativement normale pendant des décennies. D’autres, malheureusement, souffrent de convulsions, de pertes de mémoire et parfois même d’un changement de comportement complet dès leur plus jeune âge. Les médecins sont parfois déconcertés par les premiers symptômes, qui peuvent être remarquablement similaires à ceux d’un trouble bipolaire ou de la maladie de Parkinson.
| Termes Clés | Détails |
|---|---|
| Nom de la maladie | Maladie de Fahr (PFBC) |
| Nature | Trouble neurologique héréditaire |
| Transmission génétique | Autosomique dominante ou récessive |
| Zones cérébrales touchées | Noyaux gris centraux, cortex cérébral |
| Âge moyen d’apparition | Entre 30 et 50 ans (mais parfois dès l’enfance ou après 60 ans) |
| Symptômes principaux | Troubles moteurs, crises, démence, changements de personnalité |
| Méthode de diagnostic | Tomodensitométrie (CT scan) du cerveau |
| Traitement | Symptomatique uniquement, pas de traitement curatif connu |
| Prognostic | Très variable selon les individus |
| Référence | https://www.ncbi.nlm.nih.gov/books/NBK1421/ |
Grâce aux progrès de l’imagerie médicale, notamment de la tomodensitométrie (TDM), il est désormais possible de détecter des dépôts de calcium dans le cerveau bien avant que les symptômes ne deviennent invalidants. Cependant, ces progrès ne garantissent pas un diagnostic précoce. L’apparition des dépôts n’est pas toujours concomitante aux symptômes. Si certains patients présentent un cerveau sévèrement calcifié sans effets fonctionnels immédiats, d’autres, en revanche, perdent leur autonomie malgré des images moins inquiétantes.
La prise en charge médicale est particulièrement difficile face à ce dilemme diagnostique. Le traitement actuel se concentre uniquement sur le soulagement des symptômes, et il convient de noter que les médicaments antiparkinsoniens, comme la lévodopa, donnent souvent des résultats insatisfaisants. Dans de rares cas, des alternatives comme les thymorégulateurs comme le lithium ou les antipsychotiques comme l’halopéridol se sont avérées bénéfiques, notamment pour les troubles du comportement associés.
Le manque de recherche sur cette pathologie est particulièrement alarmant. Cependant, motivés par les progrès de la neurogénétique, certains scientifiques espèrent qu’à l’avenir, un traitement spécifique des gènes mutés – SLC20A2, PDGFB ou XPR1 – permettra de prévenir, voire d’inverser, l’accumulation de calcium. Cependant, de nombreux obstacles restent à surmonter, notamment la taille réduite de l’échantillon de patients, la longueur des procédures d’étude et le manque de financement.
La maladie de Fahr est un révélateur puissant des lacunes dans le traitement des maladies rares d’un point de vue sociétal. Les diagnostics tardifs sont fréquents, parfois après des années d’incertitude médicale. Les familles démunies doivent faire face à un isolement progressif et à un déclin cognitif souvent brutal. Cela me rappelle le fardeau logistique et émotionnel que les patients atteints de sclérose latérale amyotrophique ou de la maladie d’Alzheimer imposent à leurs proches. La particularité ici est que le silence de Fahr dans les médias met en évidence le sentiment d’invisibilité des patients.
Des initiatives commencent timidement à prendre forme à l’échelle mondiale. Quelques groupes de soutien en ligne émergent, proposant des témoignages émouvants, des alternatives thérapeutiques innovantes et, surtout, une communauté solidaire. Bien que limité, ce soutien mutuel est extrêmement important. Il permet de mieux comprendre une maladie souvent réduite à ses composantes neurologiques et radiologiques.
La mobilisation de célébrités comme Selma Blair, qui a publiquement évoqué son combat contre la sclérose en plaques, a récemment accéléré le débat sur les maladies rares. Pour des maladies comme la maladie de Fahr, des médias de cette ampleur pourraient être particulièrement utiles, car ils briseraient les tabous, sensibiliseraient davantage et inciteraient les organisations à financer davantage de recherche.
La thérapie génique reste l’une des approches les plus prometteuses. Les études précliniques sur d’autres maladies neurodégénératives ont produit des résultats prometteurs, même si elles n’en sont qu’à leurs balbutiements. Cependant, si elles sont étudiées dans un contexte clinique rigoureux, les recherches sur les inhibiteurs de dépôts minéraux, tels que certains bisphosphonates, pourraient offrir une piste thérapeutique.
Nous pourrions envisager un avenir où un scanner cérébral combiné à un algorithme permettrait d’identifier précocement les calcifications typiques de la maladie, dans un contexte médical où l’intelligence artificielle imprègne progressivement le diagnostic et l’évaluation des risques.
Les familles touchées méritent une attention particulière, une assistance interdisciplinaire et, surtout, une reconnaissance institutionnelle jusqu’à l’avènement de la médecine préventive. Car chaque image cérébrale déposée cache une vie en transition, parfois brisée, souvent mal interprétée, mais qui mérite toujours considération et soins.
La maladie de Fahr est plus qu’une simple affection neurologique. Elle appelle à un nouveau regard sur la santé mentale, la diversité des parcours médicaux et le besoin urgent d’une médecine inclusive qui ne laisse personne de côté.
